OBECNÉ POSTUPY
Léčba status epilepticus
Vloženo 25.09.2019 , poslední aktualizace 25.06.2024
Obsah
Definice
upraveno dle Trinka, 2015
-
status epilepticus (SE) je akutní stav, který vyžaduje okamžitou léčbu
-
může rychle vést k ireverzibilnímu poškození mozku (t2 je u generalizovaného tonicko-klonického SE ~ 30 minut, u fokálního SE s poruchou vědomí cca 60 minut)) (Trinka, 2015)
-
čím déle SE trvá, tím je refrakternější na léčbu
- kromě poškození mozku hrozí i systémové komplikace (arytmie, poruchy termoregulace, elektrolytovou dysbalanci, rhabdomyolýzu, plicní edém, koagulopatii), které mohou vyústit v multiorgánové selhání
-
-
z praktického hlediska se jedná o opakované epileptické záchvaty bez plného návratu vědomí mezi záchvaty nebo stálou klinickou a/nebo elektrickou křečovou aktivitu trvající déle než 5 min (t1)
- většina generalizovaných tonicko-klonických záchvatů trvá 2–3 minuty; po 5 minutách trvání tohoto typu záchvatu je nepravděpodobné, že se ukončí spontánně
- u fokálních SE s poruchou vědomí je T1 cca 10 minut
-
diagnostickým problémem je trvající bezvědomí odeznění konvulzí
-
jen EEG ukáže, zda je stav způsoben medikací nebo přechodem do nekonvulzivního SE (subtle NCE)
-
- příčiny SE
- selhání mechanismů odpovědných za ukončení záchvatu
- iniciace mechanismů, které vedou k abnormálně dlouhým epileptickým záchvatům
- přechodný výskyt příznaků a/nebo symptomů v důsledku abnormální nadměrné nebo synchronní neuronální aktivity v mozku
- pojem přechodný se používá jako časově ohraničený, s jasným začátkem a koncem
Klasifikace
Obsah dostupný pouze pro přihlášené předplatitele.
Etiologie
- SE u epileptika
- režimová chyba
- vysazení medikace apod
- interkurentní onemocnění (infekce apod)
- akutní symptomatický SE (ASSE)
- vzniká na podkladě akutního inzultu CNS a je zde časová spojitost
- nejčastější příčinou jsou CMP a TBI, užívání/odnětí ethanolu, metabolická příčina, atd
- pacienti se SE po CMP mají vyšší riziko opakujících se záchvatů
- pozdní symptomatický SE (následky CMP, poranění mozku, tumor)
Terapie
- SE lze dělit dle délky trvání a reakce na terapii:
- časný SE trvá alespoň 5 minut
- rozvinutý SE nereaguje na adekvátní léčbu benzodiazepinem (BZD)
- refrakterní SE (RSE) nereaguje na BZD ani na antiepileptikum II. volby
- super-refrakterní SE (SRSE) – trvá déle než 24 h i přes adekvátní léčbu
Obecné postupy
|
Prevence poranění, uložit pacienta do stabilizované polohy
Zajištění dýchacích cest, detekce respirační insuficience
- odsát sekret z DÚ, zhodnotit možnost aspirace a zapadání jazyka
- při známkách respirační insuficience intubovat
- intubační práh je nízký s ohledem na užívaná farmaka s respiračně depresivním účinkem
-
monitorace periferní sat O2
-
ev. podat nebulizovaný O2 5-10 l/min. maskou
-
UPV indikována při dechovém útlumu, při refrakterní hypoxemii, při přetrvávání křečí déle jak 30min
Obsah dostupný pouze pro přihlášené předplatitele.
Zajištění nitrožilního přístupu, odběry, monitorace EKG k detekci arytmií
- ideálně 2 flexily, zvážit zavdení centrální kanyly (v.scl., v.jugularis nebo femoralis)
- odběry:
- KO, koagulace
- ASTRUP
- glykémie, urea, kreatinin, JT, amoniak., svalové enzymy
- laktát
- Na, K, Cl, Mg, Ca, P
- ev základní toxikologie / hladiny antiepileptik / ev. hladiny prokonvulzivních léků
- 3 svodové EKG
EEG monitorace
- jako jediná metoda vyloučí nonkonvulzivní SE
- v situaci, kdy se pacient po léčbě neprobírá a nevíme, zda pokračuje záchvat nebo se jedná o efekt medikace
- u relaxovaného, tlumeného pacienta
Korekce vnitřního prostředí
- podat Thiamin IV 100 mg thiaminu a následně 50 ml 50% dextrózy v případě zjištěné hypoglykemie nebo pokud nelze glykemii ihned stanovit
Prevence renálního selhání při myoglobinurii
- zvýšený obrat tekutin
- alkalizace moči
- manitol, diuretika
Antiedémová terapie
-
podat u prolongovaného SE → více
Antiepileptika
|
- zajistit kvalitní žilní přístup (2 flexily, ev. kanylace v.subclavia)
- do získání žilního přístupu podávát léky per rectum (diazepam) nebo bukálně (midazolam)
- podávat maximální dávky, rychlý loading
- vždy monitorovat EEG
- po léčbě antiepileptiky může dojít k elektroklinické disociaci, tedy k potlačení klinického projevu křečí, zatímco koma a elektrografický záchvat trvají (NCSE)
- EEG umožní sledovat pacienta v případě relaxace a tlumení
- při barbiturátovém komatu EEG informuje o hloubce komatu a o případném návratu epi aktivity při odtlumování
Časný SE (cca 0-10 minut)
Léčbu časného SE zahajeme benzodiazepiny (účinek na GABA-A receptory), při delším trvání SE pravděpodobnost efektu BZD klesá
Pokud není žilní přístup
| DORMICUM (midazolam) 10 mg bukálně |
| DORMICUM (midazolam) 5-15 mg i.m. |
| DIAZEPAM 10 mg rektálně |
Poloviční dávky u starších pacientů nebo při váze < 50kg, dávky lze ev. opakovat za 10 min)
Pokud je žilní přístup
| RIVOTRIL (clonazepam) 1mg i.v (0,015 mg/kg) – pomalá injekce (0,5 mg/min) lze 1x opakovat za 5 min |
| APAURIN (diazepam) 10-20 mg i.v. bolus (rychlost 5 mg/min) lze opakovat po 5 minutách |
| DORMCIUM (midazolam) IV bolus 0,15 mg/kg – není standardně doporučován |
Rozvinutý SE (10-30 minut)
Obsah dostupný pouze pro přihlášené předplatitele.
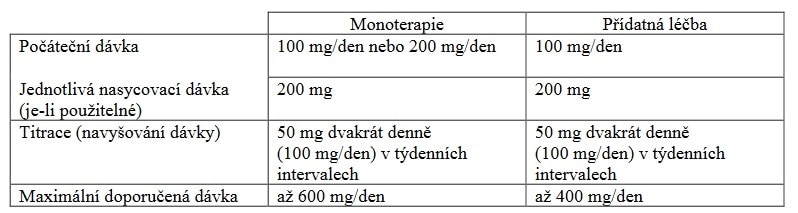
Pokud v terapii selžou BZD, mluvíme o rozvinutém SE. V jeho léčbě se uplatňují AE s různými mechanismy účinků (tzv. antiepileptika II. volby)
- po stabilizaci pátrat po etiologii SE a zahájit příslušnou prevenci recidivy